No tener un adecuado descanso mina su energía y afecta su estado de ánimo durante el día. Su rendimiento en el trabajo ha disminuido. Llegada la noche quiere acostarse y dejarse llevar por el cansancio, pero el éxito dura unas horas.
Los trastornos del sueño se han convertido en un problema de salud pública que pasa inadvertido. Cada vez más personas tienen dificultades para dormir. En el mundo, el 45 por ciento de la población convive con esta condición.
En Guatemala se desconoce el número de personas con estas alteraciones; no hay estadísticas sobre ello. Sin embargo, el médico Waldemar Castillo, internista neumólogo y jefe de la Unidad Pulmonar del Instituto Guatemalteco de Seguridad Social (IGSS), señala que los jóvenes y los adultos son los más afectados, y afecta más los hombres.
Le puede interesar
Mauricio sufre de insomnio, uno de los trastornos del sueño que puede estar relacionado con alteraciones respiratorias o de salud mental. Se estima que entre el 30 y 35 por ciento de la población mundial lo padece.
Expertos de la Clínica Mayo de Estados Unidos refieren que un adulto necesita dormir unas siete u ocho horas para estar descansado, mientras que los jóvenes y los niños requieren más tiempo de sueño. Durante el buen descanso se mejora el sistema cardiovascular, el estado inmunológico y la memoria.
Por el contrario, la falta de sueño viene acompañada de consecuencias agudas y crónicas. Las primeras están relacionadas con cansancio o somnolencia diurna, estrés y falta de concentración, lo que puede afectar las relaciones personales, algo que Mauricio ya comenzó a experimentar.
Sandra Luna Sánchez, presidenta de la Sociedad Interamericana de Psicología, indica que no tener un sueño reparador impacta el estado de ánimo, las personas comienzan a estar irritables y tienden a ser agresivas, más aquellas con tendencia a ser belicosas, pues pueden experimentar ataques de ira. Por otro lado, los ansiosos comienzan a “rumiar” y a ser obsesivo compulsivos con sus pensamientos.
Esta condición también incrementa el riesgo de sufrir accidentes laborales, ya sea para quienes conducen o manejan maquinaria pesada.

Cuando es un padecimiento crónico se habla de algo más serio, que puede aumentar el riesgo de padecer hipertensión, enfermedades cardíacas, obesidad y diabetes, y se incrementa la posibilidad de tener un infarto.
“A largo plazo un insomnio agudo puede causar serios trastornos. No es propiamente una enfermedad, sino la manifestación de una alteración del sueño que puede llevar a la persona a la desesperación, al pánico, incluso al suicidio, que es más delicado”, advierte Castillo.
Estas son razones de peso para que los trastornos del sueño sean abordados como un problema de salud pública, ya que desencadenan enfermedades que limitan la calidad de vida y afectan la productividad y la economía de los hogares. Además, llegan a representar un gasto considerable en atención médica.
Si bien el tránsito en el país resta horas de sueño, en el último año la pandemia llevó a que muchas personas no duerman como es debido. Castillo refiere que, por la crisis sanitaria, en los últimos meses estos padecimientos aumentaron del 30 al 35 por ciento entre la población mundial.
El abrupto cambio en el estilo de vida es parte de la explicación. El confinamiento llevó a las personas a retrasar la hora de dormir. El teletrabajo o estudiar en casa, ver televisión, estar conectados todo el día a pantallas y el constante uso de dispositivos móviles altera el ritmo del sueño. Mauricio es víctima de ello. El consumo de bebidas como café, gaseosas, alcohol o ingerir alimentos antes de acostarse también influye, pues la dieta de la población tuvo serios cambios.
El estrés y la incertidumbre que causa el incremento de casos de covid-19, el temor al contagio y los constantes reportes de personas que fallecen por la enfermedad, así como las complicaciones económicas que desató el coronavirus, le quita el sueño a muchos.
No es un problema individual sino que se ha convertido en uno poblacional, a criterio de Castillo, por lo que demanda atención por parte del sistema de Salud. Desafortunadamente, en el país los trastornos del sueño pasan inadvertidos, no hay información básica de quiénes los padecen ni programas que eduquen a las personas sobre cómo atenderlos.
Le interesa: “Lloraba por las noches”, el impacto emocional en los médicos por la pandemia
“La gente en situaciones como las que estamos describiendo trata de sobresalir como puede, bajo condiciones de cansancio, de sueño, que traen consecuencias agudas y a largo plazo”, agrega el facultativo.
En ese afán por dormir, lo que ha visto en su consultorio es que cada vez más los pacientes recurren a la automedicación para dormir. Buscan ansiolíticos, lo que puede llevarlos a la codependencia y alterar su estado de salud.
“Se está dando prioridad a todo lo que es pandemia y las consecuencias respiratorias o secuelas que pudiera dejar, pero a largo plazo a las personas más susceptibles, con poder económico más bajo y los que han perdido el trabajo o sus empresas, les va a repercutir en su estado biológico. La diabetes, obesidad o hipertensión son consecuencias que no estamos manejando en el país”, resalta Castillo, pues en el sector de salud pública no hay programas sobre higiene del sueño.
Mal de muchos
Los problemas relacionados con el sueño no tienen fronteras. La Encuesta Anual del Sueño 2018 desarrollada por Royal Philips, que incluyó a varios países de Latinoamérica, reveló que siete de cada 10 personas padecen de alguna condición que afecta el buen dormir. Los más comunes fueron insomnio, ronquidos, la apnea obstructiva del sueño y síndrome de piernas inquietas.
Mientras que tener un sueño reparador es necesario para una mejor calidad de vida, el 52 por ciento de los encuestados dijo que sentía más culpa por no hacer ejercicio que por no dormir lo suficiente, que alcanzó 35 por ciento. De esa cuenta se concluye que las personas no tienen conciencia de la importancia del sueño en la salud.
La principal causa de desvelo fueron las preocupaciones financieras -45 por ciento-, mientras que el uso de la tecnología -dispositivos móviles- quedó en segundo puesto -39 por ciento-, seguido de los problemas relacionados con el trabajo -36 por ciento-.
Memoria en juego
Según Castillo, varios estudios han demostrado que los problemas del sueño hacen mella en el deterioro progresivo de la memoria, y afecta principalmente a personas adultas o de mayor edad.
Una reciente investigación publicada en Journal of Neurology, Neurosurgery and Psychiatry refiere que las personas con una mala calidad del sueño o que pasan muchas horas dando vueltas en la cama sin poder dormir tienen un 24 por ciento más de posibilidades de sufrir deterioro cognitivo. La apnea obstructiva del sueño está asociada a un probable incremento de hasta el 29 por ciento de daño.
Otro estudio revela que quienes no duermen lo suficiente tienen el 25 por ciento más riesgo de desarrollar demencia.
La cantidad de horas de descanso también influyen. Los que lograron dormir entre seis y siete horas al día mostraron un riesgo menor de tener trastornos cognitivos. Por el contrario, el riesgo aumentó entre quienes dormían menos de cuatros horas diarias o superan las 10.
No descansar bien también afecta la memoria en los niños. Luna Sánchez dice que se necesita llegar a las cinco horas de sueño para llegar a la fase REM, que es cuando empieza a afianzarse en la memoria el aprendizaje del día.
Los niños necesitan dormir entre 10 a 12 horas, dependiendo su edad.
¿Solo es un ronquido?
En el mundo, cerca de 90 millones de personas padecen apnea obstructiva del sueño, un trastorno relacionado con la respiración y que se caracteriza por ronquidos habituales y pausa de la respiración que interrumpe el buen dormir.
En general es una enfermedad que no se diagnostica, pues aún hay desconocimiento del padecimiento entre los médicos de atención primaria, por lo que pasa inadvertida, explica el neumólogo Édgar Contreras, quien está al frente de la Clínica del Sueño de la Unidad de Neumología del Hospital Roosevelt, la primera que funciona dentro del sistema de Salud Pública.
Otra de las razones es que el diagnóstico se confirma a través de una polisomnografía, que es un estudio donde el paciente llega a la clínica a dormir, y se monitorean los ronquidos, el movimiento toráxico y de abdomen, el flujo nasal, y se registran las ondas cerebrales y el oxígeno en la sangre, entre otros. Esto permite determinar si es una apnea central, obstructiva o un componente mixto.
La apnea del sueño es más frecuente en hombres. Puede presentarse en población adolescente y entre los 30 y 50 años. Sin embargo, más que la edad, son las características físicas como obesidad o cuello corto las que pueden sugerir la presencia de la enfermedad. Además, está asociada con otras dolencias, como diabetes e hipertensión. Incluso afecta a niños con hipertrofia de las amígdalas y sobrepeso.
El especialista menciona que estos pacientes se quedan dormidos en cualquier parte, pero otro de los signos son los ronquidos, y es de lo que más se queja la gente.
“Como están gorditos, al dormir la vía aérea se colapsa, se cierra, y para respirar tienen que aumentar la resistencia y esto provoca el ronquido. Es uno de los síntomas, pero también pueden tener apnea, que es cuando están roncando y de repente no respiran. Una apnea dura unos 10 segundos, el paciente no respira y al rato vuelve a respirar, tiene despertares nocturnos y luego se queda dormido otra vez”, precisa Contreras.
Las constantes interrupciones en el sueño provocan que la persona no descanse adecuadamente. No tener un diagnóstico oportuno puede traer a largo plazo problemas de hipertensión pulmonar, insuficiencia cardiaca, infartos y hay estrés oxidativo. Estos pacientes pueden tener problemas con el metabolismo de azúcar y ser diabéticos.
Sueño reparador
Se tenía la creencia de que entre más roncaba una persona mejor dormía. Hoy se conoce que es todo lo contrario, es un síntoma de alarma.
Quienes roncan mucho tienen microdespertares cerebrales durante el sueño y eso les impide descansar bien, lo cual conlleva un deterioro progresivo en la salud. Por ello, tanto Castillo como Contreras trabajan en el diagnóstico oportuno de pacientes con apnea obstructiva del sueño.
La Unidad Pulmonar del IGSS que dirige Castillo cuenta con el equipo para efectuar la evaluación del paciente. Allí son remitidas las personas que llenan el perfil -obeso, roncador, exceso de sueño y problemas de concentración-. Se les practica un examen clínico, se someten a un cuestionario y se les hace el estudio del sueño, para luego darles tratamiento.
Como parte de la evaluación, el paciente debe colocarse un aparato que registra el comportamiento de la respiración, del ronquido, del oxígeno y del corazón mientras duerme. Al día siguiente, la información que recogió el aparato se descarga en una computadora para ser analizada y establecer el grado de complicación.
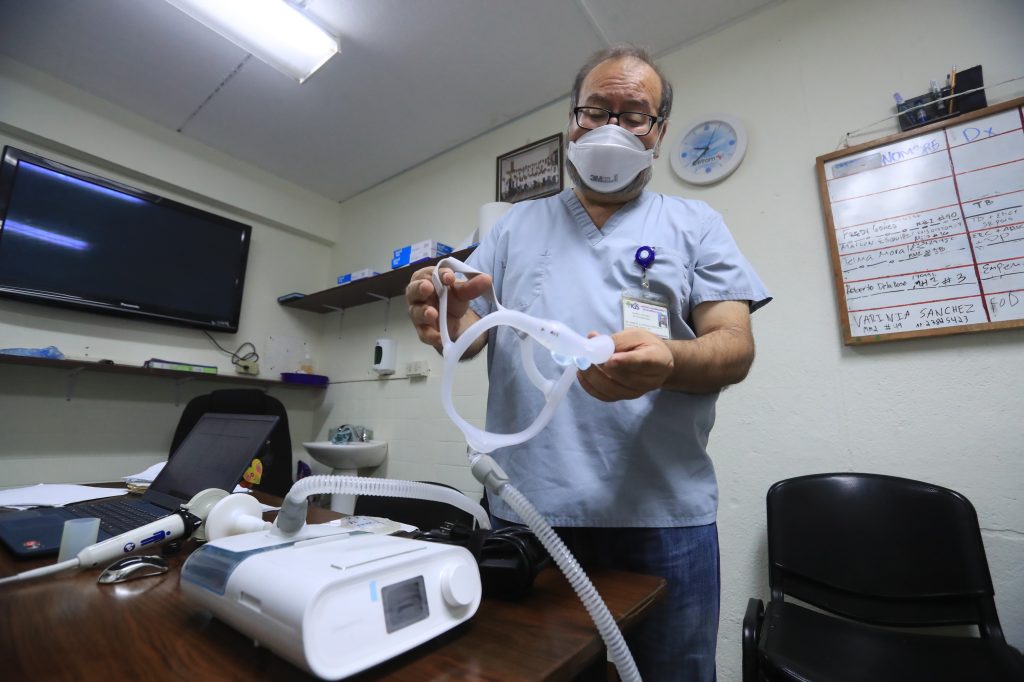
“Todos podemos hacer apneas durante el sueño, es una condición fisiológica normal, pero no debemos hacer más de cinco por hora. La persona que va de seis a 20 apneas se considera grado 1; de 21 a 40, grado 2, y arriba de 40, grado severo”, expone Castillo. Pero las apneas son solo uno de los parámetros que se analizan.
Con el diagnóstico comienza el tratamiento y con ello mejora la calidad de sueño de la persona.

En la Clínica del Sueño de la Unidad de Neumología del Hospital Roosevelt, que dirige Contreras, el paciente llega a dormir, pues el estudio dura toda la noche.
El espacio cuenta con una sala de espera, un centro de monitoreo y un cuarto con una cama para que la persona descanse, y a la par está el monitor al que va conectado a un dispositivo de presión positiva continua en las vías aéreas llamado CPAP, que envía la información al técnico que supervisa el sueño.
Se tienen todas las comodidades de una habitación, hay aire acondicionado y posee una cámara infrarroja para que el profesional pueda ver cómo duerme el paciente.

Al tener un diagnóstico positivo se inicia con el tratamiento, que es multidisciplinario, por lo que también es monitoreado por la unidad de Nutrición, para resolver los problemas de sobrepeso.
Antes de la pandemia, en la clínica del Hospital Roosevelt se realizaban alrededor de dos estudios semanales, pero el aumento de casos de covid-19 paralizó esta atención, que se prevé reanude cuando cese la emergencia.
Para descansar mejor hay consejos prácticos que la psicóloga sugiere, como hacer ejercicio -caminar, practicar yoga o baile-, tener un pasatiempo, beber agua durante el día, tomar un poco de sol y aire puro, darle espacio a la vida espiritual, evitar la comida abundante y pesada durante la cena y tomar un té relajante antes ir a la cama. Si esto no ayuda, es importante consultar a un médico para que identifique el problema cuanto antes.
“Hemos visto desde la neuropsicología la afección de memoria. Cuando la persona no duerme bien está muy irritable, y al irritarse, la amígdala cerebral se inflama. Esta es la que se encarga del manejo de los miedos, del estrés, de muchas situaciones de vida. Al inflamarse contrae el hipocampo, que se hace cargo de la memoria. Entonces, comienzan a olvidarse las cosas”.
Sandra Luna Sánchez, presidenta de la Sociedad Interamericana de Psicología


