También le puede interesar
No es extraño en estos días oír hablar a personas no profesionales de la medicina o la ciencia sobre la “tormenta de citoquinas”, y no siempre de forma correcta. Pues bien, vamos a tratar de aclarar y explicar de forma sencilla qué es lo que se denomina una “tormenta de citoquinas”. Con este nombre ya se puede intuir que no es nada bueno.
¿Qué son las citoquinas?
Las citoquinas son pequeñas proteínas liberadas por nuestras células que actúan como mensajeros entre las distintas células del sistema inmune (nuestras defensas). Se encargan de coordinar una respuesta inmune eficaz acorde a la infección y de regular la inflamación.
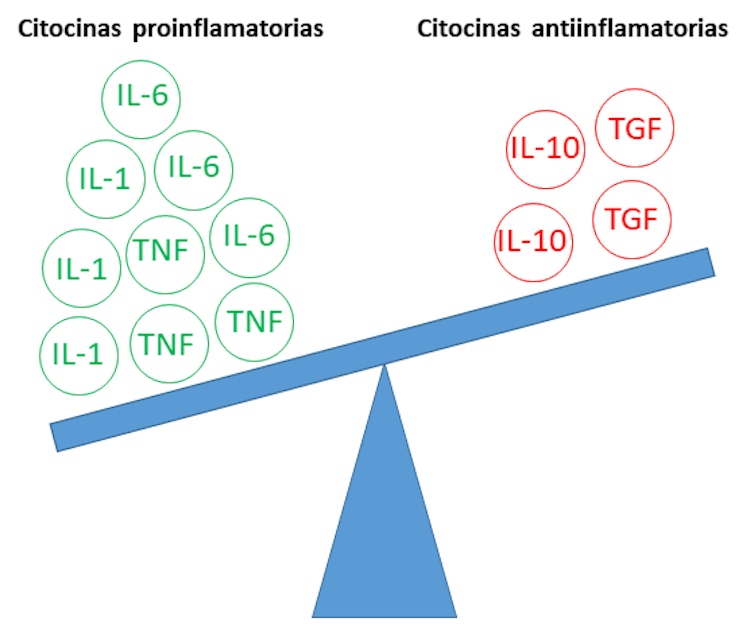
Existen unas cuantas y, mientras que unas llevan el mensaje de que hay que ser más enérgico en la respuesta (son proinflamatorias, p. ej. IL-1, IL-6, TNF, MCP-1), otras se encargan de decir “ya es suficiente, se acabó la batalla” (son antiinflamatorias, p. ej. IL-4, IL-10, TGF).
Author provided
Un arma de doble filo
Normalmente, cuando un microbio entra en el cuerpo, el sistema inmune lo detecta, se activan nuestras defensas y se elimina el germen. Una vez eliminada la amenaza, el sistema inmune se calma y vuelve a la normalidad.
Sin embargo, en algunos casos, el sistema inmune se descontrola y no hay forma de detenerlo. Tenemos al enemigo en casa. En este proceso, las citoquinas que animan (activan) a nuestras defensas a actuar aumentan considerablemente (se produce una tormenta) y su efecto no puede ser contrarrestado por las citoquinas que ordenan el fin de la batalla (las que desactivan las defensas).
El resultado es una respuesta inflamatoria descontrolada y generalizada que se retroalimenta positivamente y que puede dañar seriamente diversos órganos de nuestro cuerpo, tales como el pulmón, riñón, hígado o corazón, siendo potencialmente mortal. En otras palabras, el daño colateral causado por la respuesta inmune que intenta controlar la infección puede ser más peligroso que el propio microbio.
Las tormentas de citoquinas no son exclusivas del covid-19
El término “tormenta de citoquinas” se ha dado a conocer de forma más general a raíz del covid-19. En este caso, algunos de sus efectos incluyen el ataque de las células inmunes a los pulmones, la coagulación de la sangre y el fallo de diferentes órganos de nuestro cuerpo. También se observa en los casos más graves un aumento en sangre de los niveles de algunas proteínas, especialmente ferritina, proteína C reactiva e IL-6.
La tormenta de citoquinas no es un concepto nuevo para los inmunólogos y médicos. Tormentas de citoquinas se producen en otras infecciones, en enfermedades autoinmunes (el cuerpo piensa que sus propios tejidos son invasores) y en personas con determinados genes “defectuosos”.
Por ejemplo, se piensa que la gran mortalidad causada por la “gripe española” de 1918 fue debida, en parte, a las tormentas de citoquinas que se produjeron en muchas de las personas infectadas.
Infecciones más recientes de gripe (2009-2014) y otros coronavirus (p. ej. la epidemia de 2003 del SARS) también produjeron tormentas de citoquinas en un número importante de pacientes.
También las bacterias pueden causar esta patología. Un ejemplo clásico es Yersinia pestis, una bacteria que ha producido diferentes pandemias de peste a lo largo de la historia.
¿Cómo hacer que la tormenta amaine?
La tormenta de citoquinas se inicia cuando se activan un gran número de leucocitos (macrófagos, neutrófilos y mastocitos) que liberan abundantes citoquinas proinflamatorias. Este proceso puede ser modificado o bloqueado con el uso de medicamentos, aunque no siempre se consigue.
Hay medicamentos que reducen de forma general la actividad del sistema inmune, por ejemplo, los conocidos antiinflamatorios, como los esteroides, que actúan sobre los leucocitos. Sin embargo, estas medidas son poco selectivas y a veces no funcionan. Además, reducir de forma general nuestras defensas pueden hacer que el microbio que nos infecta se envalentone, vuelva a encontrarse a gusto en nuestro cuerpo y no podamos librarnos de él.
Una estrategia más eficaz es ser más selectivo e ir directamente a por los cabecillas de la sublevación, las citoquinas IL-1, IL-6 y TNF, entre otras. En este sentido, cada vez hay más tratamientos que modifican o anulan la actividad de esas citoquinas fundamentales para el establecimiento y desarrollo de la tormenta de citoquinas, pero que mantienen en gran medida al resto de las defensas operativas.
A pesar de que muchos de estos tratamientos todavía están en fase de experimentación, estamos convencidos de que la ciencia, como en otras ocasiones, finalmente dará con medicamentos eficaces para contrarrestar esta importante patología.![]()
Isidoro Martínez González, Científico Titular de OPIs, Instituto de Salud Carlos III y Salvador Resino García, Investigador Científico de OPIs, Instituto de Salud Carlos III
Este artículo fue publicado originalmente en The Conversation. Lea el original.